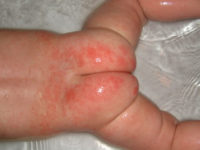
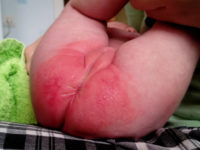
Пеленочный дерматит у детей — это раздражение кожных покровов внутренней поверхности бедер или ягодичной области у новорожденных и детей в возрасте до года, вызванное химическими, физическими и микробными факторами окружающей среды. Данное заболевание считается одним из самых распространенных у грудничков, что объясняется особенностями строения их кожи и отсутствием правильного подхода к уходу за нею.
Содержание
Причины возникновения пеленочного дерматита у детей
Явление у детей развивается под действием эндогенных и экзогенных факторов, в число которых входят:
- физические ирританты (влажность подгузников или пеленок, трение, повышенная температура и т.д.);
- химические раздражители (пот — опрелости или потница, моча, соли желчных кислот, пищеварительные ферменты, повышенный уровень pH кожи при контакте с калом и т.д.);
- микробные возбудители (инфицирование грибами, условно-патогенной и патогенной микрофлорой).
Предрасполагающими факторами развития данного заболевания считаются:
- недостаточная зрелость кожных покровов грудничка (слабая развитость соединительного компонента дермы, хрупкость базальных мембран, ранимость и тонкость эпидермиса);
- слабая увлажненность детской кожи;
- склонность кожных покровов ребенка к легкой травматизации;
- несовершенство иммунной и терморегуляторной функции кожи.
В группу риска входят дети, рожденные в семьях, имеющих в анамнезе дерматит, предрасположенные к аллергическим заболеваниям и страдающие от диареи. Кроме того, доказано, что недугу чаще подвержены девочки в возрасте от 6 до 12 месяцев. В некотрых случаях заболевание наблюдается и у взрослых.
Фото проявления недуга у мальчиков и девочек
- Пеленочный дерматит
- Пеленочный дерматит у ребёнка
- Локализация на ягодицах
- Дерматит у девочки
- Кандидозная форма у мальчика
- Острая форма у девочки
Симптомы пеленочного дерматита у детей
Поражения кожных покровов у детей образуются, главным образом, в местах соприкосновения младенческой кожи с загрязненными и мокрыми ползунками, подгузниками или пеленками: на коже в области гениталий, ягодиц, бедер, паховых складок, поясницы и голеней.
В зависимости от общей клинической картины выделяют три стадии:
- легкая степень (сопровождается умеренным покраснением кожных покровов, появлением неярко выраженной сыпи и шелушения в области ягодиц, гениталий, нижних отделов поясницы и живота);
- средняя степень (развивается в том случае, если действие раздражающих кожу факторов не устраняется в течение длительного времени и сопровождается образованием на кожном покрове папул, пустул и инфильтратов);
- тяжелая степень (выражается образованием сливных инфильтратов, пузырьков, мокнутия и глубоких эрозий на коже).
Из-за постоянного раздражения и зуда в пораженной области ребенок становится беспокойным, часто плачет и плохо спит. Любое прикосновение к воспаленным участкам причиняет малышу дискомфорт или боль.
Лечение детского заболевания
Лечение пеленочного дерматита должно начинаться с устранения раздражающего действия экскрементов, мочи и пота. В частности, необходимо:
- отказаться от использования непромокаемых пеленок;
- прибегать к использованию современных гигроскопичных одноразовых подгузников, менять их каждые 3–4 часа или сразу после испражнения;
- не допускать длительного пребывания малыша в мокром подгузнике, пеленке или ползунках;
- своевременно (после каждого акта мочеиспускания или дефекации) подмывать кроху;
- соблюдать температурный режим, исключающий перегревание малыша (в том числе, правильно подбирать ему повседневную одежду).
Немаловажное значение в лечении придается и коррекции пищевого рациона ребенка. В частности, необходимо ограничить употребление им в пищу белков и кислых соков, провоцирующих повышение уровня pH каловых масс и мочи.
Пораженные участки кожи малыша следует регулярно обрабатывать присыпками с тальком и оксидом цинка, дерматолом (5%), мазать средствами, содержащими антибиотики, и цинковой пастой. При легком воспалении можно применять для протирания кожных покровов крохи раствор фурацилина, фукарцина, риванола и жидкости Кастеллани. При наличии стойкой сыпи ребенку показана обработка воспаленных зон антисептическими растворами, а при сильном зуде — рекомендуется прием внутрь антигистаминных препаратов. По отзывам, хорошую эффективность показали мази и кремы:
- драполен,
- судокрем,
- деситин,
- клотримазол.
Детям, не склонным к аллергии, рекомендуют принятие лечебных ванн, приготовленных на основе отваров аптечной ромашки, календулы, чистотела, тысячелистника, бессмертника, дубовой коры и череды.
Как лечить раздражение у малышей: мнение доктора Комаровского (видео)
Профилактика
Как и любое другое заболевание, этот недуг намного проще предупредить, чем в дальнейшем вылечить. Для этого необходимо всего лишь скрупулезно соблюдать правила гигиены и ухода за кожей младенца, а именно:
- тщательно мыть руки перед каждым контактом с кожей ребенка;
- своевременно менять малышу пеленочки, подгузники и ползунки;
- не менее 7 раз в день устраивать крохе воздушные ванны (ненадолго оставлять его без подгузника и пеленок);
- тщательно подмывать ребенка после каждого испражнения;
- использовать для стирки детских вещей гипоаллергенные порошки и мыло, тщательно полоскать и гладить детское белье;
- выбирать для купания и подмывания крохи нейтральные детские пенки или мыло;
- отдавать предпочтение качественным, «дышащим» памперсам известных марок, соответствующим возрасту, весу и полу ребенка.
Важнейшее профилактическое действие против развития воспалительных кожных патологий может оказывать грамотное использование детской косметики. В частности, специализированные детские кремы, масла и лосьоны, включающие в себя такие препараты, как пчелиный воск, глицерин, касторовое и минеральное масло, витамины A, E, D и C и натуральные растительные масла, значительно снижают риск возникновения заболевания.
Важно помнить о том, что при отсутствии лечения состояние кожи младенца ухудшается стремительными темпами. В то же время, при своевременно начатой терапии и при соблюдении всех необходимых правил ухода за нежной детской кожей воспаление сходит на «нет» в кратчайшие сроки.
Материал актуализирован 15.05.2017